- Cos’è la trombosi venosa profonda?
- Cause e fattori di rischio della trombosi venosa profonda
- Sintomi della trombosi venosa profonda: come riconoscerli
- Diagnosi della trombosi venosa profonda
- Cura della trombosi venosa profonda: terapia e farmaci
- Prevenzione della trombosi venosa profonda
- Domande frequenti (FAQ) sulla trombosi venosa profonda
- Quali sono i primi segnali da non sottovalutare?
- Quanto dura la terapia anticoagulante per la TVP?
- La TVP può recidivare?
- La trombosi venosa profonda è ereditaria?
- Si può viaggiare in aereo con una TVP pregressa?
- Che differenza c’è tra trombosi venosa profonda e flebite?
- Le calze elastiche servono davvero per prevenire la TVP?
Cos’è la trombosi venosa profonda?
↑ top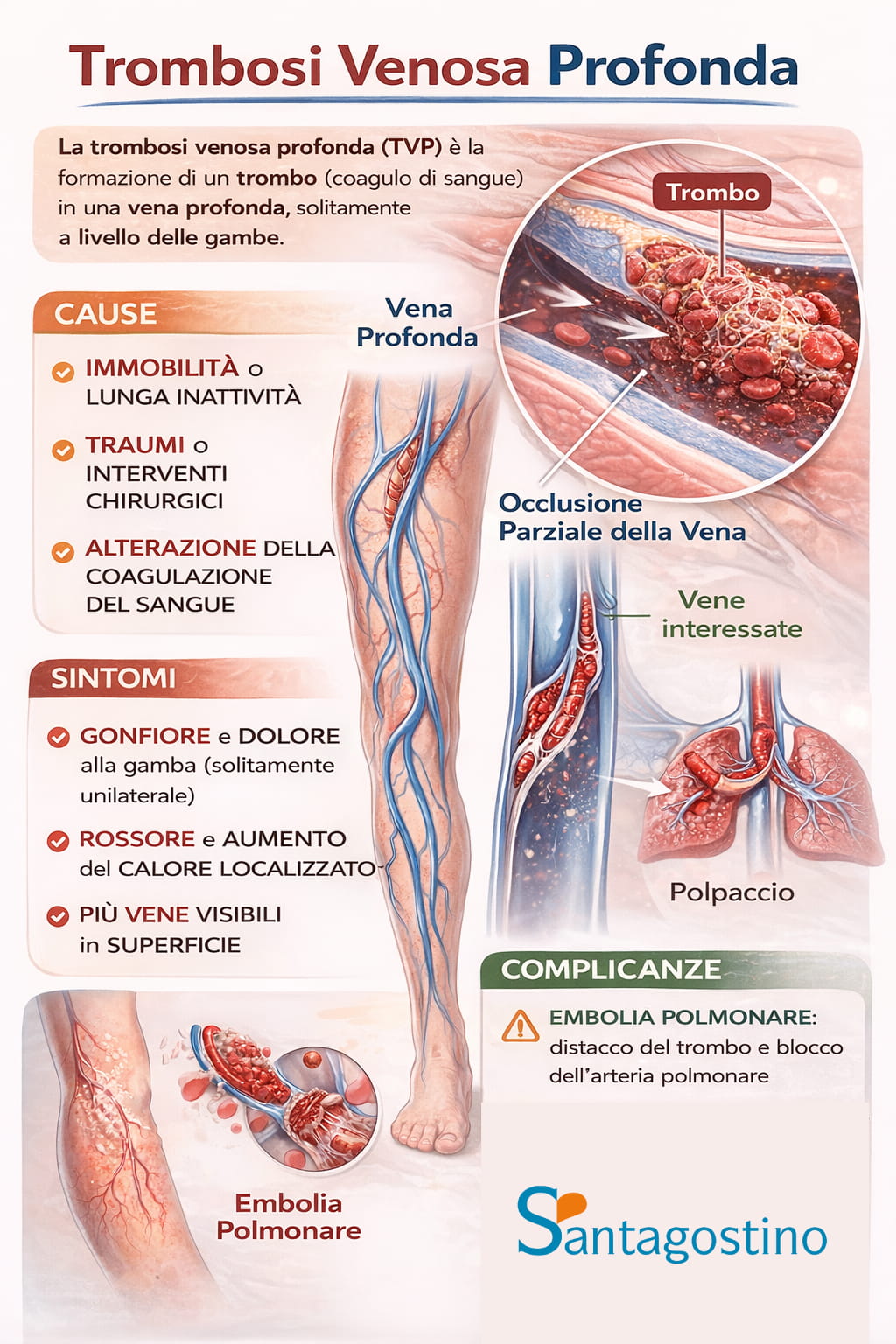
La trombosi venosa profonda (TVP) è una condizione caratterizzata dalla formazione dei trombi, ovvero coaguli di sangue, in vene profonde. Si distingue dalla flebite, o tromboflebite, che vede invece la formazione di trombi in vene superficiali.
Sebbene possa colpire diverse parti del corpo, è più frequente negli arti inferiori, in particolare a livello della coscia e del polpaccio. Meno comunemente, ma non per questo meno importante, può interessare anche le vene del piede, del bacino o, più raramente, degli arti superiori.
L’incidenza della TVP, in Italia, è mediamente di 1 caso ogni 1000 persone, con circa 800.000 casi all’anno. Risulta estremamente bassa nei bambini e negli adolescenti, assestandosi allo 0,005%, mentre nei pazienti anziani può arrivare a 25 casi su 1000. È la terza patologia cardiovascolare più diffusa, dopo l’infarto del miocardio e l’ictus ischemico.
Si tratta di una condizione che può avere conseguenze gravi e richiede dunque intervento immediato.
Prenota una visita angiologica
Cause e fattori di rischio della trombosi venosa profonda
↑ topAll’origine di una trombosi venosa profonda c’è la presenza di un coagulo di sangue, che può trovarsi in una sola vena oppure in più vene situate in profondità, e comunque in prossimità dei muscoli.
La formazione di un coagulo è riconducibile alla cosiddetta “triade di Virchow”, ovvero la combinazione di tre meccanismi:
- rallentamento del flusso sanguigno (stasi venosa)
- lesioni a carico delle pareti vascolari (danno endoteliale)
- alterazione del meccanismo di coagulazione del sangue (ipercoagulabilità).
Rappresentano in questo senso dei fattori di rischio:
- traumi quali fratture di gamba, anca o bacino
- interventi chirurgici, in particolare ortopedici e quelli che riguardano l’addome
- la prolungata inattività, come periodi di allettamento o lunghi viaggi. È significativo notare, a questo proposito, che una delle definizioni non mediche della TVP è trombosi del viaggiatore. Restare a lungo in posizione seduta, come durante un volo intercontinentale, può esporre infatti a questa condizione per via della gravità che ostacola il ritorno del sangue al cuore e della disidratazione causata dal microclima presente in aereo
- la gravidanza
- il puerperio, ovvero le prime sei settimane successive al parto
- l’obesità
- l’assunzione della pillola anticoncezionale
- la terapia ormonale sostitutiva, in un contesto di menopausa
- ictus
- carcinomi e chemioterapia
- difetti della coagulazione di tipo ereditario (trombofilie congenite, come il deficit di proteina C, proteina S o antitrombina III, o la mutazione del fattore V Leiden)
- patologie infiammatorie croniche
- il fumo
- l’età avanzata (sopra i 40 anni, con rischio crescente).
In relazione a quanto detto, dunque, gli individui più esposti alla TVP sono:
- gli anziani
- le persone che soffrono di cardiopatie
- gli individui in sovrappeso e obesi
- chi soffre di vene varicose
- i fumatori
- le donne in gravidanza o in terapia ormonale
- i pazienti con familiarità per trombosi o trombofilia nota.
Sintomi della trombosi venosa profonda: come riconoscerli
↑ topLa trombosi venosa profonda è spesso poco sintomatica nelle fasi iniziali: circa la metà dei casi è del tutto asintomatica, e talvolta il primo segnale può essere direttamente una complicanza come l’embolia polmonare.
I sintomi che indicano che il circolo venoso delle gambe è in sofferenza sono principalmente gonfiore e senso di pesantezza. Qualora questi sintomi si presentino con sporadicità non ci sono ragioni per essere preoccupati.
Quando i sintomi sono presenti, possono includere:
- gonfiore (edema): può interessare polpaccio, gamba, coscia, caviglia o piede. Il gonfiore del polpaccio può essere superiore di almeno 3 cm rispetto all’arto controlaterale
- dolore: spesso localizzato al polpaccio, di tipo crampiforme, con possibile estensione al piede o alla coscia
- calore al tatto nella zona interessata
- arrossamento o colorazione cianotica della pelle
- tensione e indurimento dell’arto colpito
- dolore alla pressione (segno di Bauer) o alla dorsiflessione del piede (segno di Homans).
Bisogna approfondire e indagare questi sintomi, rivolgendosi a uno specialista flebologo, nei casi in cui:
- si siano già manifestate problematiche riconducibili alla trombosi venosa profonda
- il soggetto che manifesta questi sintomi soffre di diabete o di obesità
- si sta assumendo la pillola anticoncezionale
- il soggetto sia un fumatore
- ci sia familiarità con la TVP.
Questi sintomi possono avere manifestazioni anche opposte tra loro. Le gambe possono presentarsi estremamente gonfie o affatto gonfie, fredde o senza particolari alterazioni termiche. Questa apparente oscillazione sintomatica deriva dal fatto che i tipici sintomi della TVP – dolore, tensione, arrossamento e edema – si manifestano quando la trombosi, ormai estesa, interessa vene che si trovano in profondità.
Inoltre, i segni riconducibili a una TVP sono condivisi da altre patologie, come tendiniti, stiramenti e ematomi, oppure sciatalgia, osteomielite o rottura di una cisti poplitea (cisti di Baker). È necessario dunque che il medico specialista svolga una diagnosi differenziale.
Cosa si rischia con la trombosi venosa?
↑ topLa trombosi venosa profonda non deve mai essere sottovalutata e richiede un intervento tempestivo a causa delle sue possibili conseguenze, potenzialmente fatali. Tra queste, possono esserci:
- l’embolia polmonare: i coaguli formatisi nelle vene profonde possono staccarsi e raggiungere i polmoni, causando un blocco del flusso sanguigno. È la complicanza più grave, con un tasso di mortalità del 15% nei tre mesi successivi all’evento acuto
- la sindrome post-trombotica, che si manifesta quando il trombo di fatto non si dissolve. Questa sindrome, che colpisce il 20-50% dei pazienti nei 5 anni successivi, può presentarsi con dolore, edema, eczema, dilatazione delle vene in superficie e, nei casi più gravi, ulcere cutanee
- insufficienza venosa: la trasformazione di un coagulo in tessuto cicatriziale può danneggiare le valvole venose, causando insufficienza venosa cronica con accumulo di liquidi, edema e alterazioni della pelle
- ischemia: un coagulo di sangue di grandi dimensioni in una gamba può provocare un edema così marcato da bloccare il flusso sanguigno in tutto l’arto, con il rischio di cancrena.
Diagnosi della trombosi venosa profonda
↑ topPoiché anamnesi ed esame obiettivo non bastano a diagnosticare con certezza la TVP, a causa della variabilità dei sintomi, sono necessari esami strumentali e di laboratorio. Il medico può avvalersi del punteggio di Wells, una scala di valutazione clinica che aiuta a stimare la probabilità di TVP prima di procedere con gli esami.
L’ecocolordoppler è l’indagine principale per individuare i trombi e valutarne gli effetti sul flusso sanguigno. Si tratta di un esame non invasivo, indolore e privo di rischi, basato sulla tecnologia degli ultrasuoni. Utile anche il dosaggio del D-dimero, che rileva nel sangue la degradazione della fibrina: un valore normale consente di escludere con buona probabilità la presenza di TVP.
Tra gli ulteriori esami di laboratorio e strumentali utili in sede diagnostica si segnalano:
- l’emocromo
- il dosaggio dell’omocisteina
- l’antitrombina III
- lo screening per trombofilie (proteina C, proteina S, fattore V Leiden), indicato soprattutto in pazienti giovani (sotto i 45 anni) o in caso di TVP senza causa apparente
- l’angio-TAC o la risonanza magnetica venosa, nei casi dubbi o per valutare trombosi in sedi non accessibili con l’ecografia.
Cura della trombosi venosa profonda: terapia e farmaci
↑ topLa cura della trombosi venosa profonda (TVP) mira a più obiettivi:
- bloccare l’estensione del trombo
- prevenire complicanze gravi come l’embolia polmonare
- favorire la dissoluzione del coagulo
- ridurre il rischio di conseguenze a lungo termine.
Il trattamento inizia solitamente con la somministrazione di eparina, un farmaco anticoagulante che agisce rapidamente per impedire la formazione di nuovi coaguli. Esistono due forme principali:
- Eparina non frazionata, somministrata per via endovenosa o sottocutanea, con dosaggio personalizzato
- Eparina a basso peso molecolare (EBPM), più maneggevole, somministrata per via sottocutanea, che per le sue caratteristiche farmacologiche (migliore biodisponibilità, una sola somministrazione giornaliera, assenza di necessità di monitoraggio continuo) ha ormai sostituito nella pratica clinica l’eparina non frazionata.
Tuttavia l’eparina può comportare alcuni effetti collaterali come emorragie, eruzioni cutanee o allergie e, in caso di assunzione prolungata, un indebolimento delle ossa.
In seguito al trattamento con eparina, il paziente segue solitamente una terapia anticoagulante orale (TAO). La somministrazione del farmaco anticoagulante, generalmente il warfarin, può durare da un minimo di tre mesi oppure non essere interrotta affatto. Durante l’assunzione del warfarin è fondamentale monitorare il tempo di protrombina tramite esami del sangue regolari, per verificare l’efficacia e la sicurezza della terapia.
Tra le ulteriori opzioni terapeutiche:
- anticoagulanti orali diretti (DOAC): farmaci di nuova generazione che non richiedono monitoraggio costante dei parametri coagulativi
- calze elastiche a compressione graduata: riducono il rischio di sindrome post-trombotica e favoriscono il ritorno venoso
- mobilizzazione precoce: viene incoraggiata appena possibile per migliorare la circolazione
- terapia fibrinolitica: riservata ai casi ospedalieri più gravi, per sciogliere direttamente il trombo.
Prenota una visita angiologica
Prevenzione della trombosi venosa profonda
↑ topSecondo le linee guida per la prevenzione della trombosi venosa profonda (TVP), non esiste un unico fattore responsabile della patologia. Alcuni, come la predisposizione familiare, non sono modificabili, ma altri sì: sedentarietà, tabagismo, eccesso di peso dovuto a un’alimentazione poco equilibrata.
Le principali misure preventive raccomandate includono:
- attività fisica regolare: camminare 4-5 km al giorno a passo svelto, andare in bicicletta e/o nuotare regolarmente
- muoversi durante i viaggi lunghi: alzarsi frequentemente, sgranchire gambe, polpacci e caviglie a intervalli regolari
- mantenere il peso forma: seguire un’alimentazione equilibrata per evitare sovrappeso e obesità
- non fumare: il tabagismo è un fattore di rischio modificabile rilevante
- tenere le gambe sollevate: a riposo, sollevare le gambe di 10-15 cm per favorire il ritorno venoso
- indossare calze elastiche a compressione graduata: in particolare per chi svolge un lavoro che costringe a stare in piedi a lungo o in vista di viaggi prolungati
- idratarsi adeguatamente: la disidratazione favorisce la concentrazione ematica e la formazione di trombi.
Una dieta sana può fare la differenza. Gli omega-3, i cosiddetti “grassi buoni”, aiutano a ridurre colesterolo e trigliceridi. Le fibre, soprattutto da cereali integrali, limitano l’assorbimento dei grassi. Infine, un adeguato apporto di vitamine (come l’acido folico) può attenuare gli effetti negativi di un eccesso di grassi e proteine animali.
Le donne dovrebbero inoltre evitare di assumere estroprogestinici (anticoncezionali o sostitutivi dopo la menopausa) se presentano familiarità per trombosi, obesità o tabagismo, e in ogni caso utilizzarli solo previa valutazione con uno specialista in emostasi e trombosi.
Domande frequenti (FAQ) sulla trombosi venosa profonda
↑ topQuali sono i primi segnali da non sottovalutare?
↑ topI primi campanelli d’allarme della TVP sono un gonfiore improvviso e asimmetrico di una gamba (soprattutto polpaccio o coscia), accompagnato da dolore di tipo crampiforme, calore al tatto e arrossamento o colorazione bluastra della pelle. Poiché la TVP è spesso silente nelle fasi iniziali, è importante non ignorare questi segnali, soprattutto se si è in presenza di fattori di rischio noti. Se al gonfiore della gamba si aggiungono difficoltà respiratorie improvvise e dolore al torace, è necessario recarsi immediatamente al pronto soccorso perché potrebbe trattarsi di un’embolia polmonare.
Quanto dura la terapia anticoagulante per la TVP?
↑ topLa durata della terapia anticoagulante dipende dalla causa e dalla gravità della TVP. In genere, il trattamento minimo è di 3 mesi. In caso di TVP provocata da un fattore di rischio transitorio (intervento chirurgico, immobilizzazione), la terapia può essere sospesa dopo 3-6 mesi. Per le TVP idiopatiche (senza causa apparente) o recidivanti, la terapia può essere prolungata a tempo indefinito, con rivalutazione periodica del rapporto rischio-beneficio.
La TVP può recidivare?
↑ topSì, la recidiva è possibile, soprattutto nei pazienti con trombofilia, TVP idiopatica o fattori di rischio persistenti. Per questo motivo è fondamentale il follow-up regolare con lo specialista, il rispetto della terapia prescritta e l’adozione di misure preventive a lungo termine (attività fisica, calze elastiche, controllo dei fattori di rischio).
La trombosi venosa profonda è ereditaria?
↑ topLa TVP in sé non è ereditaria, ma esiste una predisposizione genetica alla trombosi (trombofilia congenita). Condizioni come il deficit di proteina C, proteina S, antitrombina III o la mutazione del fattore V Leiden aumentano il rischio. Chi ha una storia familiare di trombosi dovrebbe sottoporsi a uno screening trombofilico e adottare misure preventive, soprattutto in situazioni a rischio (chirurgia, immobilizzazione, gravidanza, assunzione di anticoncezionali).
Si può viaggiare in aereo con una TVP pregressa?
↑ topSì, ma con le dovute precauzioni. Chi ha avuto una TVP dovrebbe consultare il proprio specialista prima di affrontare voli di lunga durata. Le raccomandazioni includono: indossare calze a compressione graduata, alzarsi frequentemente durante il volo per muovere le gambe, mantenersi idratati ed evitare alcol e sedativi. In alcuni casi, il medico può prescrivere una profilassi anticoagulante prima del viaggio.
Che differenza c’è tra trombosi venosa profonda e flebite?
↑ topLa flebite (o tromboflebite superficiale) coinvolge le vene superficiali ed è generalmente associata a vene varicose; si manifesta con dolore, arrossamento e un nodulo duro lungo il decorso della vena. La trombosi venosa profonda interessa invece le vene profonde, è più pericolosa e comporta un rischio significativamente maggiore di embolia polmonare. Entrambe le condizioni richiedono una valutazione medica, ma la TVP necessita di un trattamento anticoagulante urgente.
Le calze elastiche servono davvero per prevenire la TVP?
↑ topSì, le calze a compressione graduata sono uno strumento efficace e raccomandato nella prevenzione della TVP, soprattutto per chi è esposto a fattori di rischio come l’immobilità prolungata, i viaggi lunghi o il post-operatorio. Favoriscono il ritorno venoso e riducono la stasi ematica. È importante che siano della misura corretta e che la compressione sia adeguata (generalmente 15-30 mmHg sotto il ginocchio).
Disclaimer medico: le informazioni contenute in questo articolo hanno esclusivamente scopo informativo e divulgativo. Non intendono e non devono in alcun modo sostituire il rapporto diretto medico-paziente né la visita specialistica. In presenza di sintomi sospetti, si raccomanda di rivolgersi tempestivamente al proprio medico curante o al pronto soccorso. Non modificare né interrompere alcuna terapia in corso senza il parere del medico. Ogni decisione diagnostica o terapeutica deve essere presa esclusivamente dallo specialista competente, sulla base della valutazione clinica individuale.