- Che cos’è l’angina pectoris?
- Quali sono i sintomi dell’angina pectoris?
- Quali sono le cause dell’angina pectoris?
- Tipi di angina pectoris
- Che differenza c’è tra angina pectoris e infarto?
- Come viene effettuata la diagnosi?
- Quanto dura un attacco di angina pectoris?
- Come trattare una crisi di angina pectoris?
- Quanto si vive con l’angina pectoris?
Che cos’è l’angina pectoris?
↑ topL’angina pectoris è una condizione medica caratterizzata da dolore o fastidio al petto causato da un insufficiente afflusso di sangue al cuore. Questo avviene quando le arterie coronarie sono parzialmente bloccate o ristrette, di solito a causa dell’aterosclerosi (formazione di placche aterosclerotiche composte prevalentemente da lipidi).
Il dolore al torace può manifestarsi durante uno sforzo fisico (ma non solo) ed è un segnale d’allarme da valutare precocemente con il cardiologo per evitare l’insorgenza di complicazioni che possono essere gravi (in particolare in caso di infarto del miocardio). La cura dei fattori di rischio è essenziale per prevenire l’aggravamento della malattia arteriosa.
Altrettanto importante è la prevenzione, tramite controlli periodici dello stato di salute del proprio cuore.
Prenota una visita cardiologica con elettrocardiogramma
Quali sono i sintomi dell’angina pectoris?
↑ topIl principale sintomo dell’angina pectoris è il dolore e/o senso di oppressione al petto, nella maggior parte dei casi sordo e angosciante, caratterizzato:
- dalla sua localizzazione, ovvero al centro del torace, dietro lo sterno, con irradiazioni talvolta verso la mascella, il braccio sinistro o la schiena
- dalle circostanze della sua insorgenza. Il dolore compare più spesso durante uno sforzo, anche minimo come la semplice deambulazione, e può talvolta essere intenso e prolungato. In genere costringe a interrompere l’attività e tende a regredire spontaneamente entro pochi minuti.
Nelle donne i sintomi possono manifestarsi in modo leggermente diverso: più spesso si avverte dolore o bruciore alla schiena, alle braccia, alle spalle o alla mascella. Negli anziani, invece, il dolore dietro lo sterno è meno frequente e tende a localizzarsi nella zona dorsale, dove può essere facilmente confuso con un problema articolare, come l’artrite.
L’angina pectoris, inoltre, può talvolta essere scambiata per disturbi digestivi, come gastrite o difficoltà digestive, e associarsi a sintomi quali dispnea e nausea.
Angina pectoris e ansia
↑ topL’angina pectoris e l’ansia possono avere sintomi simili e, a volte, può essere difficile distinguere tra le due condizioni, specialmente quando si manifestano con dolore al petto, una sensazione di oppressione e soffocamento, fiato corto, mani sudate e accelerazione del battito cardiaco.
Questi sintomi possono ritrovarsi non solo quando il paziente soffre di un disturbo d’ansia generalizzato, ma anche nei casi di fobia specifica.
Tuttavia, le cause e le implicazioni sono naturalmente molto diverse tra angina pectoris e ansia. Per questo, in caso di dubbi, occorre rivolgersi tempestivamente ad un medico.
Quali sono le cause dell’angina pectoris?
↑ topIl muscolo cardiaco, o miocardio, è irrorato da due arterie, chiamate coronarie, che ne assicurano l’ossigenazione. Quando queste arterie sono in parte ostruite la quantità di ossigeno può risultare insufficiente, soprattutto quando la richiesta di ossigeno è maggiore, come nei casi di sforzo, per il freddo, durante la digestione o anche in caso di forti emozioni.
Si parla allora di ischemia miocardica, che scatena il dolore da angina pectoris.
I fattori di rischio modificabili che scatenano una patologia aterosclerotica, solitamente alla base dell’angina, possono essere:
- pressione arteriosa alta
- cardiopatie
- fumo, incluso anche il fumo passivo
- diabete
- uno stile di vita caratterizzato da assenza di attività fisica e da sedentarietà
- obesità.
Ci sono anche fattori non modificabili, come l’ereditarietà e il genere, dal momento che dopo la menopausa si ha un aumento dell’incidenza, oltre all’età.
Tipi di angina pectoris
↑ topEsistono due tipologie di questa condizione:
Si può inoltre parlare di angina:
- vasospastica (o variante), contraddistinta da dolore a riposo, non durante lo sforzo, e da particolari variazioni visibili con elettrocardiogramma
- notturna, una forma di angina instabile che avviene durante il sonno notturno
- da decubito, un’altra forma di angina instabile che si presenta, senza cause apparenti, quando la persona è distesa (non necessariamente di notte)
- angina o ischemia silente, non presenta sintomi ed è più frequente in presenza di diabete, dunque può essere individuata soltanto tramite specifici esami.
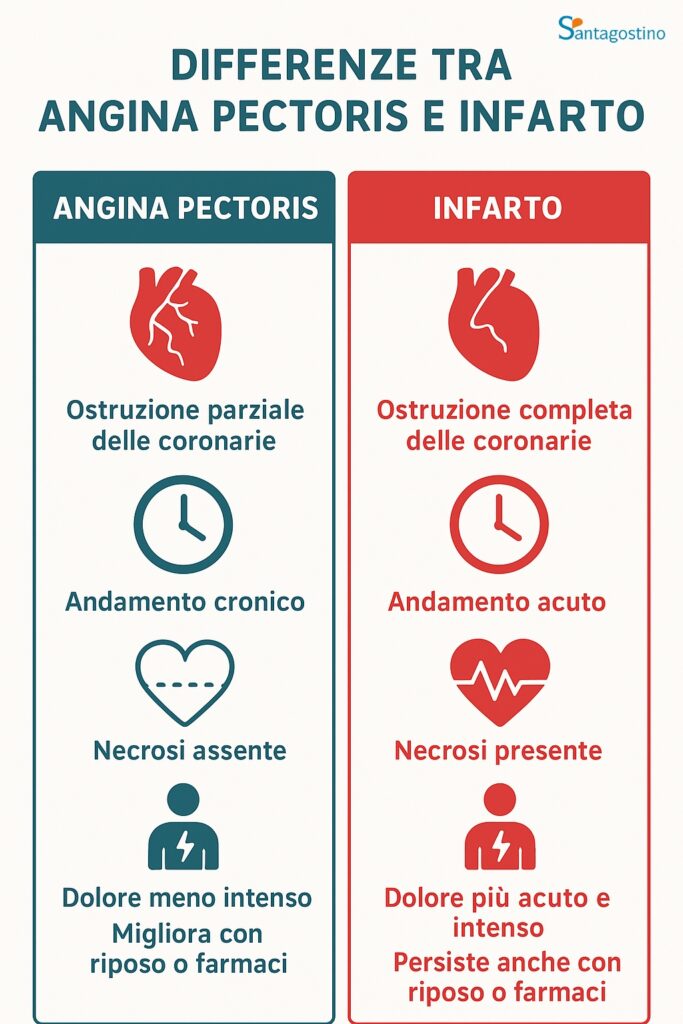
Che differenza c’è tra angina pectoris e infarto?
↑ topAngina pectoris e infarto sono due condizioni strettamente legate, ma con alcune differenze importanti.
La distinzione principale sta nella natura del danno al muscolo cardiaco:
L’angina pectoris deriva da una ostruzione parziale delle coronarie, mentre l’infarto è determinato da una ostruzione completa. Dal momento che in un infarto si ha una ostruzione completa, si verifica una necrosi del tessuto miocardico, assente invece nell’angina.
Il dolore dell’infarto, comunque più acuto e intenso, può anche permanere nonostante l’eventuale riposo, a differenza di quanto accade con l’angina.
Come viene effettuata la diagnosi?
↑ topIn caso di dolore simile all’angina pectoris è fondamentale consultare subito il medico, l’unico in grado di formulare una diagnosi. Non tutti i dolori del torace indicano un’insufficienza coronarica: per chiarire la causa, il medico raccoglierà informazioni dettagliate sul dolore ed eseguirà un bilancio cardiaco con diversi esami, tra cui:
- elettrocardiogramma a riposo
- elettrocardiogramma sotto sforzo
- in alcuni casi, scintigrafia miocardica sotto sforzo
- ecocardiografia
- risonanza magnetica
- TAC.
Se la diagnosi è confermata, o qualora sia necessario svolgere ulteriori accertamenti, verrà praticata una coronarografia, chiamata opacificazione delle arterie coronarie, che viene eseguita in ambito ospedaliero. Gli obiettivi sono precisare l’ubicazione e la gravità delle stenosi coronariche e stabilire la migliore terapia.
Prenota un videoconsulto cardiologico
Quanto dura un attacco di angina pectoris?
↑ topIl dolore toracico, il sintomo principale di questa condizione, si manifesta con attacchi che si distinguono per essere acuti, oltre che temporanei.
La massima durata di questi attacchi è compresa tra i 30 e i 40 minuti.
Come trattare una crisi di angina pectoris?
↑ topPer far cessare la crisi di angina pectoris il medico prescriverà una terapia farmacologica a base di trinitrina, generalmente, sotto forma di spray. Inoltre, il paziente deve interrompere immediatamente ogni attività fisica e cercare di riposare in posizione seduta o semisdraiata, mantenendo la calma per ridurre il carico di lavoro sul cuore.
L’approccio terapeutico dei restringimenti coronarici dipende dai risultati della coronarografia. L’obiettivo è fermare l’avanzamento della coronopatia o fare in modo che regredisca, intervenendo sui fattori di rischio. Oltre a prevedere un cambiamento nello stile di vita, il primo approccio terapeutico può procedere in diversi modi:
- approccio medico con prescrizione di farmaci, come i calcio-antagonisti, per diminuire la frequenza delle crisi e per ridurre il rischio di ostruzione completa delle arterie;
- approccio interventistico, quindi dilatazione dei restringimenti mediante palloncino, con o senza impianto di stent (piccole molle destinate ad evitare la recidiva della stenosi);
- approccio chirurgico, con il by-pass coronarico.
In senso stretto, più che una malattia l’angina pectoris deve essere considerata un sintomo rivelatore, la cui diagnosi e la cui terapia possono permettere di evitare terribili complicazioni.
Prevenzione e stile di vita
↑ topStile di vita e alimentazione sono importanti per prevenire diverse patologie cardiologiche, tra le quali l’angina pectoris, e per mantenere il cuore in salute anche dopo un episodio cardiologico.
È bene ridurre il consumo di sale, limitare pane e derivati, insaccati e carni lavorate ed eliminare alcolici e superalcolici, bevande zuccherate, alimenti conservati sottolio e sotto sale, salse come la maionese e prodotti preconfezionati.
Inoltre, per prevenire questa e altre malattie cardiologiche, è consigliabile fare attività fisica moderata per almeno 30 minuti al giorno, cinque giorni alla settimana. L’esercizio aiuta a migliorare la circolazione, ridurre la pressione sanguigna e il colesterolo. Fondamentale è smettere di fumare.
Prenota una visita cardiologica con elettrocardiogramma
Quanto si vive con l’angina pectoris?
↑ topNon si muore per questa condizione, ma è necessario specificare che nel 30% delle occorrenze, in caso di angina instabile il paziente può avere un infarto del miocardio nei tre mesi che seguono l’esordio.
Da un singolo episodio di angina si guarisce intervenendo per tempo. Fondamentale però risulta essere la diagnosi, necessaria per identificare l’approccio terapeutico più adatto.
