- Cos’è l’embolia polmonare?
- Sintomi di un’embolia polmonare
- Cosa può causare un’embolia polmonare?
- Cause trombotiche
- Cause non trombotiche
- Fattori di rischio per l’embolia polmonare
- Che differenza c’è tra embolia e ictus?
- Diagnosi di embolia polmonare
- Trattamento per l’embolia polmonare
Cos’è l’embolia polmonare?
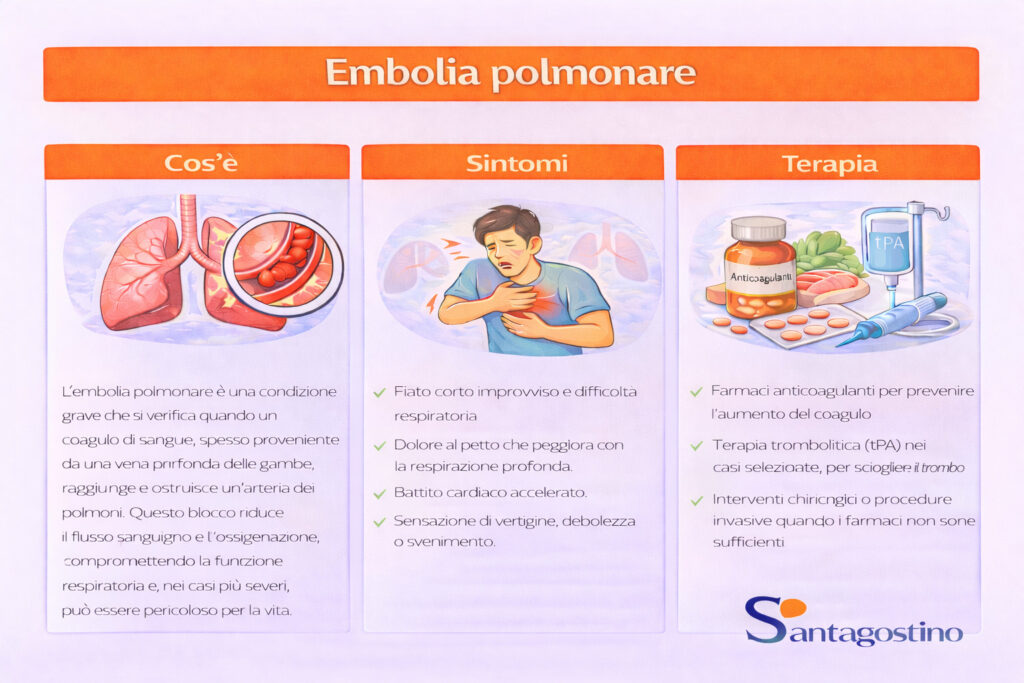
↑ topL’embolia polmonare è una condizione particolarmente grave determinata dall’ostruzione acuta di una arteria polmonare o più arterie a causa di un embolo, ovvero una massa dalla consistenza solida trasportata dal flusso ematico.
Nella maggior parte dei casi, l’embolo è un coagulo di sangue (trombo) che si è formato nelle vene profonde degli arti inferiori o del bacino e, staccandosi, ha viaggiato fino ai polmoni. Più raramente, l’embolo può essere costituito da grasso, liquido amniotico, bolle d’aria, cellule tumorali o materiale estraneo.
L’ostruzione del flusso sanguigno impedisce al sangue di raggiungere correttamente gli alveoli polmonari, dove di norma avviene lo scambio di ossigeno e anidride carbonica. Per conseguenza si può avere una riduzione dell’ossigenazione del sangue e una compromissione della funzione cardiaca, e di altri organi vitali, nelle circostanze di maggiore gravità.
L’embolia polmonare si presenta con sintomi variabili: dal respiro affannoso a dolore toracico, fino a perdita di coscienza o morte improvvisa.
Prenota una visita angiologica
Sintomi di un’embolia polmonare
↑ topA seconda della gravità, l’embolia polmonare può essere silente, fino a manifestarsi con sintomi severi e potenzialmente letali, come l’aritmia.
Cosa può causare un’embolia polmonare?
↑ topLe cause dell’embolia polmonare si suddividono in trombotiche e non trombotiche, a seconda della natura dell’embolo che ostruisce l’arteria polmonare.
Cause trombotiche
↑ topLa causa più comune è il distacco di un coagulo di sangue (trombo) formatosi in una vena profonda, soprattutto degli arti inferiori o del bacino: è la cosiddetta trombosi venosa profonda (TVP). Il trombo, una volta immesso nel circolo sanguigno, può raggiungere i polmoni e causare embolia.
Tra i fattori che favoriscono la formazione dei trombi ci sono
- immobilità prolungata, dovuta a viaggi lunghi, allettamento, post-operatorio
- traumi a gambe, bacino o interventi chirurgici recenti
- età avanzata, soprattutto oltre i 60 anni
- disturbi della coagulazione congeniti o acquisiti
- tumori maligni
- insufficienza cardiaca
- gravidanza e post-parto
- assunzione di estrogeni per contraccettivi orali o terapie ormonali
- fumo
- obesità
- ictus
- sindrome nefrosica.
Anche l’infezione da COVID-19, per l’infiammazione sistemica e la ridotta mobilità che ne derivano, è stata associata a un aumentato rischio trombotico.
Cause non trombotiche
↑ topMeno frequente, ma comunue possibile, è l’embolia causata da materiali diversi dal sangue. A seconda del materiale si può parlare di embolia:
- gassosa, dovuta a bolle d’aria introdotte in circolo. Come cateteri, in seguito a interventi o immersioni subacquee
- adiposa, quindi per grumi di grasso, dovuti a fratture ossee, liposuzioni
- da liquido amniotico, una complicanza rara ma grave del parto
- settica, quindi da materiale infetto. Infezioni endovascolari, uso di droghe assunte per via endovenosa
- da talco o sostanze estranee, associata all’uso di droghe iniettabili.
Fattori di rischio per l’embolia polmonare
↑ topCi sono poi condizioni predisponenti per più tipi di embolia, come:
- predisposizione genetica alla trombosi
- stati infiammatori cronici
- terapie farmacologiche coagulanti
- stili di vita sedentari.
Spesso si ha un concorso di fattori per il rischio d’insorgenza di un embolo polmonare. In sede di prevenzione va quindi valutato il profilo di rischio individuale.
Che differenza c’è tra embolia e ictus?
↑ topL’embolia è il termine specifico per l’ostruzione di un vaso sanguigno da parte di un embolo. L’ictus è invece una condizione che può derivare da tale ostruzione, e si parla di ictus ischemico, oppure essere conseguenza di una emorragia cerebrale, dovuta quindi alla rottura di un vaso sanguigno nel cervello.
Diagnosi di embolia polmonare
↑ topLa diagnosi di embolia polmonare mira a confermare la presenza dell’ostruzione, valutarne l’estensione e individuare eventuali ripercussioni su cuore e polmoni, così da impostare una gestione tempestiva e appropriata. Prevede:
- esame obiettivo: valutazione clinica completa con auscultazione dei polmoni e ricerca di segni di trombosi venosa profonda agli arti inferiori
- esami di laboratorio: dosaggio del D-dimero, che può risultare elevato in presenza di trombosi, utile soprattutto per escludere l’embolia nei casi a basso rischio
- TC del torace con mezzo di contrasto: esame di riferimento per visualizzare direttamente l’ostruzione delle arterie polmonari e definirne l’estensione
- scintigrafia polmonare ventilo-perfusoria: indagine alternativa in casi selezionati, utile per evidenziare alterazioni della perfusione polmonare
- elettrocardiogramma: valutazione dell’attività elettrica del cuore per individuare segni indiretti di sovraccarico cardiaco
- ecocardiogramma: studio della funzione cardiaca, in particolare del ventricolo destro, spesso coinvolto nelle forme più rilevanti di embolia polmonare.
Trattamento per l’embolia polmonare
↑ topLa terapia dell’embolia polmonare ha tre obiettivi principali: stabilizzare il paziente, ripristinare il flusso sanguigno polmonare e prevenire la formazione di nuovi coaguli. La scelta del trattamento dipende dalla gravità dell’embolia, dalle condizioni cliniche generali e dal rischio di complicanze:
- anticoagulanti: rappresentano la base della terapia nella maggior parte dei casi. Farmaci come eparina e warfarin, detti fluidificanti del sangue, riducono la capacità di coagulazione, impediscono la formazione di nuovi trombi e permettono all’organismo di riassorbire quelli già presenti. Possono essere somministrati per via endovenosa o orale
- trombolisi: indicata nelle forme più gravi o instabili. Consiste nella somministrazione di farmaci trombolitici in grado di sciogliere rapidamente il coagulo, con l’obiettivo di ristabilire il flusso sanguigno nelle arterie polmonari
- trombectomia meccanica percutanea: procedura mininvasiva riservata a casi selezionati, che prevede l’aspirazione o la frammentazione del trombo mediante un catetere inserito nei vasi
- embolectomia polmonare: intervento chirurgico di emergenza, eseguito a cuore aperto, per la rimozione diretta dell’embolo quando le altre terapie non sono praticabili o risultano inefficaci
- filtro cavale: dispositivo impiantato nella vena cava inferiore che agisce come una barriera, impedendo ai coaguli provenienti dagli arti inferiori di raggiungere i polmoni, indicato quando l’anticoagulazione non è possibile.
Qual è il rischio di recidiva di embolia polmonare?
↑ topIl rischio di recidiva è significativo, specie nei primi mesi successivi al primo episodio. In assenza di trattamento, fino al 30% dei pazienti può andare incontro a una nuova embolia nei successivi 10 anni, con un rischio piuttosto elevato nel primo anno.
Le recidive sono più frequenti nei soggetti con fattori di rischio persistenti. Tra questi, si includono:
- disturbi della coagulazione (trombofilia)
- tumori maligni
- insufficienza cardiaca
- immobilità prolungata.
Anche sospendere in anticipo la terapia anticoagulante può favorire il manifestarsi di una recidiva. Altri elementi di rischio comprendono:
- età avanzata
- presenza di emboli di grosse dimensioni
- obesità
- uso di contraccettivi ormonali
- pregressa trombosi venosa profonda.
Nei pazienti con cause transitorie (operazione chirurgica, trauma, gravidanza), il rischio di recidiva dopo sospensione della terapia è minore. Per prevenire nuovi eventi, è serve un monitoraggio clinico accurato e l’adozione di terapie anticoagulanti prolungate o a lungo termine, nei casi a rischio elevato.
Aspettativa di vita e tempi di recupero
↑ topL’aspettativa di vita dopo un’embolia polmonare dipende da quanto sono tempestivi diagnosi e trattamento, e dipende dalla gravità dell’evento e dalle condizioni generali del paziente.
Una terapia rapida e appropriata riduce significativamente il rischio di morte a breve termine e favorisce un recupero funzionale soddisfacente. Le complicanze e il profilo clinico individuale influenzano tuttavia sia la prognosi sia i tempi di recupero.
In termini di prognosi a breve termine, si può dire che la mortalità nei primi 30 giorni varia in funzione della gravità dell’embolia: nei casi ad alto rischio può superare il 20%, mentre nei pazienti a basso rischio è inferiore all’1% circa con terapia tempestiva. Con trattamento adeguato, la sopravvivenza a 30 giorni è spesso maggiore del 90% e la sopravvivenza a 1 anno può raggiungere 85% 90% nei soggetti emodinamicamente stabili.
I tempi di recupero clinico individuali variano: molti pazienti riportano miglioramenti significativi entro settimane o alcuni mesi dall’evento, con progressiva ripresa dell’attività fisica e delle funzioni respiratorie.