- Che cos’è la polmonite?
- Sintomi della polmonite
- Cause e fattori di rischio per la polmonite
- Come si fa a sapere se si ha la polmonite? Diagnosi
- Come si cura la polmonite?
- È possibile fare prevenzione?
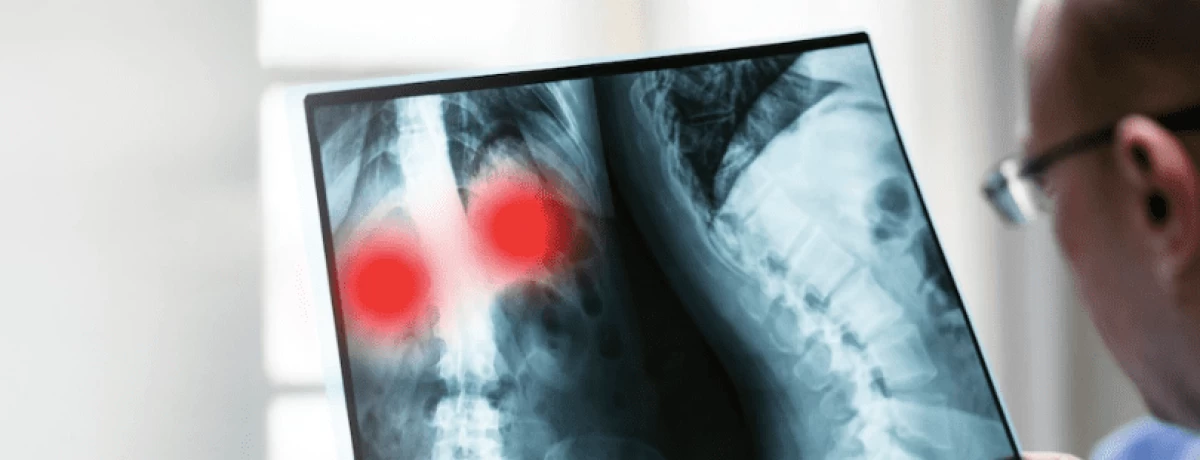
Che cos’è la polmonite?
↑ topLa polmonite è un’infezione che provoca l’infiammazione degli alveoli polmonari, cioè delle piccole sacche d’aria nei polmoni dove avvengono gli scambi di ossigeno e anidride carbonica. In presenza di polmonite queste strutture si riempiono di liquido o pus, rendendo più difficile respirare normalmente e compromettendo l’apporto di ossigeno al sangue.
I sintomi tipici includono tosse, che può essere secca oppure con espettorato, febbre, respiro corto e dolore al torace, soprattutto durante la respirazione o la tosse. Possono associarsi anche sudorazione, brividi e stanchezza generalizzata; nelle persone anziane o con sistema immunitario compromesso i segnali possono essere meno specifici, come confusione o riduzione dell’appetito.
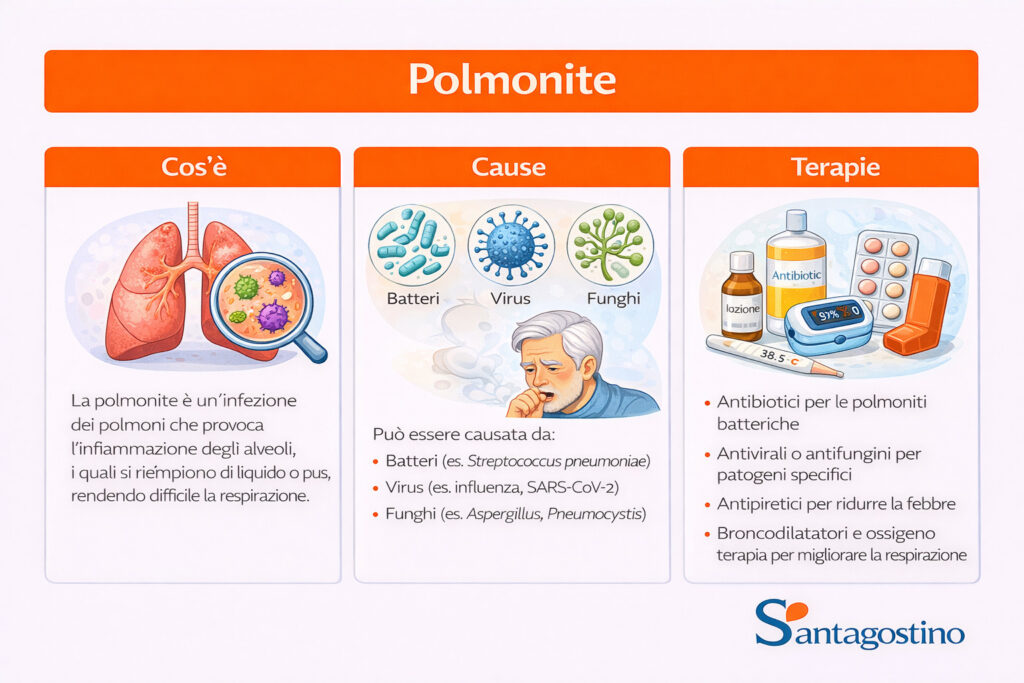
Il trattamento dipende dalla causa e dalla gravità della malattia: le polmoniti batteriche vengono trattate con terapia antibiotica specifica, mentre in caso di origine virale la gestione può prevedere riposo, idratazione e supporto sintomatico. In forme più severe o in soggetti fragili può essere necessario il ricovero ospedaliero e l’ossigenoterapia.
Prenota una visita pneumologica
Chi è a rischio?
↑ topEsistono delle categorie a rischio per questa patologia:
- neonati e bambini
- anziani
- fumatori
- soggetti che soffrono di asma, di fibrosi cistica
- soggetti con patologie cardiache, renali ed epatiche
- soggetti con il sistema immunitario indebolito per via, ad esempio, di HIV o chemioterapia.
Attualmente, secondo una ricerca della John Hopkins University riferibile al 2020, la polmonite è la prima causa di mortalità tra i bambini (tra i 0 e 5 anni) al mondo.
Sintomi della polmonite
↑ topI sintomi della polmonite possono colpire l’intero organismo e l’apparato respiratorio. Tra quelli più comuni rientrano febbre, stanchezza e sudorazione, segni di una risposta infiammatoria in atto. Sul piano respiratorio possono comparire tosse persistente, respiro corto e dolore toracico, talvolta associati a catarro.
Cause e fattori di rischio per la polmonite
↑ topLe cause della polmonite sono diverse e non esiste un’unica forma di malattia. L’infezione può essere provocata da batteri, virus o funghi, ma anche dall’inalazione accidentale di materiale estraneo. I fattori di rischio aumentano la probabilità di sviluppare la polmonite o di andare incontro a forme più gravi, soprattutto in presenza di un sistema immunitario indebolito.
Possibili complicazioni
↑ topLa polmonite può evolvere, in alcuni casi, verso complicazioni che richiedono un attento monitoraggio clinico. Tra le più frequenti vi è l’insufficienza respiratoria, dovuta alla ridotta capacità dei polmoni di garantire un adeguato scambio di ossigeno.
Possono inoltre comparire versamenti pleurici o empiema, cioè raccolte di liquido o pus nello spazio intorno ai polmoni, che talvolta necessitano di drenaggio. Nei quadri più gravi l’infezione può diffondersi al sangue, causando sepsi, potenzialmente fatale.
Altre complicazioni possono essere ascessi polmonari e peggioramento di patologie croniche preesistenti, come BPCO o scompenso cardiaco.
Come si fa a sapere se si ha la polmonite? Diagnosi
↑ topPer ottenere un’opportuna diagnosi sono necessari:
- la valutazione della sintomatologia manifestata dal soggetto
- la visita medica, specie nell’auscultazione dei rumori caratteristici, qual crepitii e rantoli
- una radiografia del torace
- esami del sangue quali VES, PCR ed emocromo con formula leucocitaria
- esame colturale dell’espettorato.
Come si cura la polmonite?
↑ topIl trattamento terapeutico varia in base alla eziologia. Possono pertanto essere prescritti espettoranti, antinfiammatori, mucolitici e antibiotici (amoxicillina, ampicillina, benzipenicillina); oltre a farmaci di supporto all’intero organismo. In alcuni casi si ricorre alla ospedalizzazione, e possono essere adottate scelte che includono la ventilazione meccanica.
L’impostazione terapeutica spetta al medico curante o allo specialista pneumologo. Qualora siano adottati gli antibiotici, risulta fondamentale la storia clinica del soggetto e la presenza di possibili patologie croniche quali ipertensione, gastropatie, diabete o cardiopatie.
È possibile fare prevenzione?
↑ topNei casi provocati da pneumococco è possibile fare prevenzione, grazie a due vaccini che riescono a coprire i sierotipi di Streptococcus pneumoniae più diffusi:
- vaccino 23-valente antipneumococcico polisaccaridico (PPSV23): la sua efficacia parte dai 2 anni di età, e tutti possono inocularlo. I pazienti di età compresa tra i 6 anni e i 64, fragili, possono riceverne la raccomandazione da parte del proprio medico, se ci sono particolari condizioni di rischio. Ai 65 anni d’età compiuti ogni soggetto dovrebbe eseguirlo. In linea di massima, oltre i 65 anni risulta sufficiente avere ricevuto il 23-valente almeno una volta
- vaccino 13-valente antipneumococcico coniugato (PCV13), adatto per l’immunizzazione anche dei neonati. Per questa ragione è presente nel calendario vaccinale obbligatorio. Anche gli adulti possono riceverne l’inoculazione. Viene raccomandato a pazienti tra i 6 anni ed i 64 anni di età in specifiche condizioni ad alto rischio.