- Cos’è la distrofia?
- Quali sono le cause della distrofia muscolare?
- Quanti tipi di distrofia esistono?
- Altri tipi di miopatie
- Quali sono i sintomi?
- Come si diagnostica una distrofia muscolare?
- Quali trattamenti per la distrofia, e quali cure?
- Fisioterapia ed esercizi specifici
Cos’è la distrofia?
↑ topÈ un caso specifico delle cosiddette miopatie, termine con il quale vengono indicate le malattie in cui struttura e funzione delle fibre muscolari sono compromesse. A causa di questa alterazione, la muscolatura scheletrica viene attaccata da una progressiva atrofia. Si tratta di una patologia che affligge circa l’1% della popolazione italiana.
Una miopatia può interessare l’intera muscolatura scheletrica di un soggetto, può intaccare un singolo sistema di fibre muscolari, oppure un gruppo specifico di muscoli. Le ragioni dell’insorgenza di questa patologia possono essere diverse.
Prenota una visita neurologica
Quali sono le cause della distrofia muscolare?
↑ topL’eziologia è da ricondurre alla mutazione, nel DNA, del gene DMD, localizzato nel cromosoma X. La trasmissione della patologia vede la madre del soggetto, eventualmente interessato da questa degenerazione del tessuto muscolare, come portatrice sana.
La proteina interessata da questa mutazione è la distrofina, che viene appunto codificata dal gene DMD. La distrofina fa parte di un insieme di altre proteine che connettono il citoscheletro della fibra muscolare al metaplasma, o matrice extracellulare (MEC), ovvero la porzione di tessuto che non risulta essere composta da cellule. Questa connessione avviene grazie alla membrana cellulare.
Quanti tipi di distrofia esistono?
↑ topPosto che, come si indicava in apertura, la distrofia muscolare è un tipo specifico appartenente alla categoria più generale delle miopatie, è possibile indicare un ventaglio piuttosto ampio di tipologie e forme:
- la Duchenne, che determina una progressiva degenerazione dei muscoli scheletrici, cardiaci e lisci, fino ad una generale debolezza muscolare. È la forma più diffusa di distrofia e aggredisce i muscoli respiratori. Il paziente ha una aspettativa di vita che non supera i 30 anni
- la Becker, che può essere considerata una variante della Duchenne, dalla quale si differenzia per un esordio più tardivo, intorno ai 15 anni, e più lieve nell’importanza dei sintomi. I pazienti arrivano intorno ai 40 anni di vita
- la Steinert, definita anche distrofia miotonica. È la seconda forma tra le distrofie muscolari per diffusione. Determina una perdita della massa muscolare, cataratta e deficit cognitivi. Si divide in due principali tipi: DM1, che identifica propriamente la forma denominata Steinert, e la DM2, chiamata anche malattia di Ricker
- le distrofie dei cingoli (LGMD), che interessano i muscoli volontari di anca e spalle. In base alla causa di tipo genetico-molecolare, si distinguono diversi tipi di distrofie dei cingoli: il tipo 1 presenta 8 varianti, mentre il tipo 2 ha ben 17 forme
- la distrofia muscolare facio scapolo omerale, o malattia di Landouzy-Dejerine, che affligge la muscolatura di viso, spalle e braccia. Ha una lenta progressione e l’esordio, solitamente, avviene intorno ai 40 anni. Non intacca l’aspettativa di vita, ma certamente ne intacca la qualità.
Altri tipi di miopatie
↑ topEsistono tuttavia ulteriori tipi di miopatie, tutti caratterizzati dalla degenerazione di un numero crescente di fibre del muscolo:
- miopatia mitocondriale, determinata da anomalie biochimiche dei mitocondri presenti nelle cellule, incluse quelle muscolari. Il paziente arriva spesso alla paralisi totale, dopo avere perso la mobilità di occhi e muscoli
- miopatia metabolica, di natura ereditaria, determinata da un deficit di natura enzimatica che compromette la produzione di energia da parte delle cellule
- miopatia endocrina, nei casi di ipotiroidismo o di ipertiroidismo
- miopatia tossica, legata all’abuso o dipendenza da sostanze quali alcol, eroina o anfetamine
- miopatia dovuta a farmaci come il cortisone o le statine. Questo tipo di miopatia può verificarsi, per esempio, nei casi di uso prolungato di corticosteroidi
- miopatia infiammatoria, causata da un microbo o da un meccanismo autoimmunitario. Per questa ragione vengono definite anche miopatie autoimmuni o disimmuni.
Scopri la prestazione più adatta a te
Quali sono i sintomi?
↑ topTutte le distrofie e le miopatie, cui si è fatto riferimento finora, sono caratterizzate da un impoverimento delle fibre muscolari e una conseguente debolezza (generale o localizzata in specifiche parti del corpo). È possibile allora affermare che il primo sintomo importante è l’incapacità di muoversi come accadeva prima della diagnosi.
Scendere o salire le scale diventa un compito gravoso ed estenuante, semplici movimenti quali aprire un barattolo chiuso, o girare una manopola, possono richiedere uno sforzo impensato fino a poco tempo prima. Anche il camminare ne risente. I pazienti che sono affetti da una miopatia possono sviluppare un’andatura ciondolante, con l’addome rivolto in avanti.
Il paziente può infine sviluppare sia una lordosi che una scoliosi, con inevitabili conseguenze a livello respiratorio. Più in generale, le forze del paziente tendono a diminuire nel tempo, con un esordio che varia a seconda del tipo di miopatia. In genere la distrofia muscolare si manifesta da bambini, laddove altri tipi di miopatie si manifestano anche in età tarda.
Come si diagnostica una distrofia muscolare?
↑ topUna diagnosi che si riveli utile parte necessariamente, come sempre dovrebbe accadere, da una osservazione clinica. E dal momento che questa patologia presenta una variabilità di forme piuttosto spiccata, è fondamentale per il neurologo valutare con la dovuta attenzione la storia clinica del paziente, così da tracciare un bilancio della condizione muscolare del paziente stesso.
L’esame fondamentale risulta essere l’elettromiografia, grazie al quale è possibile intercettare la presenza di una sofferenza primitiva delle fibre muscolari, per poi valutarne la distribuzione. Con questa tecnica viene registrata l’attività elettrica che riguarda una contrazione muscolare, ed è possibile quindi rilevare un eventuale malfunzionamento dei nervi, o inquadrare delle alterazioni muscolari.
Un secondo esame è la biopsia muscolare, che consiste nel prelievo di una piccola porzione di muscolo. L’utilità di questo esame si rivela nei casi di sospetto, da parte del neurologo, di una miopatia. Quando il paziente presenta casi di miopatia tra i familiari, ecco che i test genetici si dimostrano utili per la diagnosi di forme ereditarie di miopatia.
Tutte le attività diagnostiche indicate devono essere precedute da esami del sangue.
Quali trattamenti per la distrofia, e quali cure?
↑ topVa detto che allo stato attuale della ricerca non esiste una cura definitiva che risolva la distrofia muscolare. Si lavora quindi per un miglioramento della qualità della vita del paziente e, laddove possibile, si cerca di ridurre la sintomatologia.
Nel caso di miopatie tossiche, dovute ai farmaci, o nelle miopatie infiammatorie o endocrine la terapia consiste nell’eliminare l’agente responsabile del disturbo. Nei casi di una diagnosi ereditaria non è dato un farmaco specifico. Nella fase di esordio della malattia, sono adottati antinfiammatori steroidei, per ridurre eventualmente l’affaticamento, sostenere l’attività motoria e mettere al sicuro l’apparato respiratorio.
Quando il cuore inizia a essere minacciato dall’avanzare della distrofia, possono essere adottati degli ACE inibitori (Angiotensin Converting Enzyme) al fine di ridurre i sintomi. Si adotta poi la ventilazione meccanica non invasiva quando il sistema respiratorio presenta segni di affaticamento. In ultima istanza, si può ricorrere alla tracheotomia.
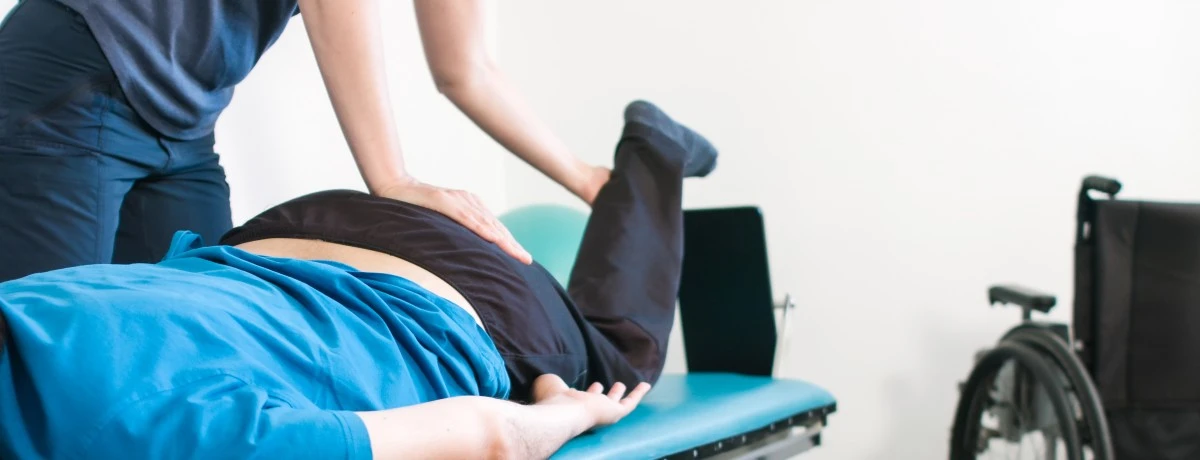
Fisioterapia ed esercizi specifici
↑ topUn paziente cui è stata diagnosticata una distrofia trova nella fisioterapia un valido alleato per preservare la propria muscolatura. Si pensi allo stretching, che aiuta le fibre muscolari a stendersi e quindi a contrarsi, o alle attività di mobilizzazione articolare che aiutano a ridurre dolori e malfunzionamenti delle articolazioni. Si segnalano anche esercizi di equilibrio statico e dinamico, grazie ai quali il paziente riesce a preservare la propria mobilità, e il proprio equilibrio, nello spazio.
In conclusione, si ricorda come contributo fisioterapico di sicuro valore la idrokinesiterapia. Si tratta di uno specifico tipo di idroterapia che vede il paziente svolgere esercizi in acqua, ad una temperatura di 32°C. Coadiuvato dal fisioterapista, il paziente sarà in grado di svolgere esercizi di mobilità.